令和2年(2020年)調剤報酬改定のまとめとわかりやすい解説
2020年2月7日、中医協*1総会(第451回)が開催され、2020年度(令和2年度)診療報酬改定の答申が行われ個別改訂項目の点数と算定要件が示されました。
3月5日には正式に告示されています。
この記事では令和2年度 調剤報酬改定について全体のまとめを行います。
できるだけ思い込みや間違いを排除しているつもりですが、特に未確定部分が多い内容についてはどうしてもぺんぎん薬剤師個人の解釈が入っていると思いますので、その点をご理解いただければ嬉しいです。
随時更新していきます。

- 2020年度 調剤報酬改定の概要
- 2020年調剤報酬改定で変更となった算定要件・施設基準について
- まとめ
- 参考資料など
2020年度 調剤報酬改定の概要
R2年度診療報酬改定率- 診療報酬:+0.55%
- ※1 うち、2を除く改定分:+0.47%
各科改定率- 医科:+0.53%
- 歯科:+0.59%
- 調剤:+0.16%
- ※2 うち、消費税財源を活用した救急病院における勤務医の働き方改革への特例的な対応:+0.08%
- ※1 うち、2を除く改定分:+0.47%
- 薬価等
- 薬価:▲0.99%
- ※ うち、実勢価等改定:▲0.43%、
市場拡大再算定の見直し等:▲0.01% - 材料価格:▲0.02%
※うち、実勢価等改定:▲0.01%
- ※ うち、実勢価等改定:▲0.43%、
- 薬価:▲0.99%
勤務医の働き方改革への対応
- 診療報酬として:公費 126億円程度
- 地域医療介護総合確保基金として:公費 143億円程度
点数の変更一覧

まずは今回の改定で変更となった点数をまとめておきます。
平成30年度の調剤報酬(一部令和元年度の増税対応後)と点数を比較しています。
- 調剤基本料
- 調剤基本料1:42点(変更なし)
- 調剤基本料2:26点(変更なし)
- 調剤基本料3 イ:21点(変更なし)
- 調剤基本料3 ロ:16点(変更なし)
- 特別調剤基本料(注2):11点→9点
- ※複数の保険医療機関の処方箋を同時に受け付けた場合は受付2回目以降の調剤基本料を80%に減算する
- 地域支援体制加算:35点→38点
- 後発医薬品調剤体制加算
- 後発医薬品調剤体制加算1:18点→15点
- 後発医薬品調剤体制加算2:22点→変更なし
- 後発医薬品調剤体制加算3:26点→28点
- 調剤料
- 7日目以下:1日ごとに5点(5〜35点)→28点
※1〜5日分まではプラス改定、6〜7日分はマイナス改定 - 8〜14日分:1日ごとに4点(39〜63点)→55点
※8〜11日分まではプラス改定、12日分変化なし、13〜14日分はマイナス改定 - 15〜21日分:67点→64点
- 22〜30日分:78点→77点
- 31日分以上:86点(変化なし)
- 7日目以下:1日ごとに5点(5〜35点)→28点
- 薬剤服用歴管理指導料
- 薬剤服用歴管理指導料1:41点→43点
- 薬剤服用歴管理指導料2:53点→57点
- 薬剤服用歴管理指導料3:41点→43点
- 薬剤服用歴管理指導料4(オンライン服薬指導):43点(月1回)(新設)
- 特定薬剤管理指導加算
- 特定薬剤管理指導加算1:10点(変更なし)
- 特定薬剤管理指導加算2(抗癌剤 薬薬連携指導加算):100点(月1回)(新設)
- 吸入指導加算:30点(3ヶ月に1回)(新設)
- 調剤後薬剤管理指導加算(糖尿病薬指導加算):30点(月1回)(新設)
- かかりつけ薬剤師指導料:73点→76点
- かかりつけ薬剤師包括管理料:281点→291点
- 服用薬剤調整支援料
- 服用薬剤調整支援料1:125点(月1回)(変更なし)
- 服用薬剤調整支援料2(重複薬調整提案):100点(3ヶ月に1回)(新設)
- 経管投薬支援料:100点(初回のみ)(新設)
- 在宅患者訪問薬剤管理指導料
- 在宅患者オンライン服薬指導料:57点(月1回)(新設)
- 在宅患者緊急訪問薬剤管理指導料
- 在宅患者緊急訪問薬剤管理指導料1:500点
- 在宅患者緊急訪問薬剤管理指導料2(原疾患以外):200点(新設)
※新設されたもののうち、内容がわかりにくいものについては()内に勝手に呼び名を書いています。
2020年調剤報酬改定で変更となった算定要件・施設基準について
今回の改定で変更された算定要件・施設基準等についてまとめていきます。変更のない部分については前回改定時と変わりません。(当たり前ですが)
変更のない部分が気になる方は以下のリンクから確認してください。
調剤技術料に関する改定
まずは調剤技術料に関する改定についてまとめます。調剤基本料とその加算、調剤料について改定が行われます。
- 調剤基本料2・3 イの範囲拡大
- 特別調剤基本料の対象に診療所追加・範囲拡大、点数引き下げ
- 複数医療機関同時受付時の調剤基本料減算が追加
- 地域支援体制加算の実績要件変更、点数引き上げ
- 後発医薬品調剤体制加算の点数見直し
- 後発医薬品減算の範囲拡大
- 14日目までの調剤料が包括点数に変更
調剤基本料の改定
調剤基本料(2020年度改定)について詳しくまとめた記事です。
- 調剤基本料1(42点)
- 調剤基本料2・3イ・3ロ、注2(特別調剤基本料)のいずれにも該当しない場合
- 調剤基本料2(26点)
- 集中率に基づくもの
- 処方箋受付回数 月4,000回超かつ集中率70%超
- 処方箋受付回数 月2,000回超かつ集中率85%超
- 処方箋受付回数 月1,800回超かつ集中率95%超(追加)
- 特定の医療機関の受付回数に基づくもの
- 特定の保険医療機関の処方箋受付回数 月4,000回超(同一建物内の医療機関は合算)
- 同一グループ内で集中率が最も高い医療機関が同じ場合はその合計受付回数が月4,000回超
- 集中率に基づくもの
- 調剤基本料3 イ(21点)
グループ受付回数 月3万5千回超40万回以下の場合(4万回→3万5千回に拡大)- グループ受付回数 月3万5千回超4万回以下かつ集中率95%超(追加)
- グループ受付回数 月4万回超40万回以下かつ集中率85%超
- グループ受付回数 月3万5千回超40万回以下かつ特定の保険医療機関との間に不動産賃貸借取引あり(4万回→3万5千回に拡大)
- 調剤基本料3 ロ(16点)
グループ受付回数40万回超- 集中率85%超
- 特定の保険医療機関との間に不動産賃貸借取引あり
- 注2(特別調剤基本料)(9点↓)
- 保険医療機関と不動産取引等その他の特別な関係を有している保険薬局であって、当該保険医療機関の処方箋処方箋集中率が70%を超えるもの。(診療所と同じ建物に薬局がある場合を除く)(病院→全ての保険医療機関に拡大、95%→70%に拡大)
- 調剤基本料の届出を行っていない薬局
毎度お馴染みのフローチャートにまとめてみたよ!

改定ごとにどんどん複雑になってるな・・・。
調剤基本料2の改定
調剤基本料2は門前薬局を対象とした調剤基本料です。特定の医療機関からの処方箋の受付割合(集中率)が高く、処方箋の受付回数が一定数を超える薬局では、医薬品の備蓄の効率性が高まり、医療経済実態調査でも損益率が高くなるというデータが示されていることを元に調剤基本料が低く設定されています。
今回の改定ではより少ない受付回数を対象とした算定要件が作られました。
- 集中率に基づくもの
- 処方箋受付回数 月4,000回超かつ集中率70%超
- 処方箋受付回数 月2,000回超かつ集中率85%超
- 処方箋受付回数 月1,800回超かつ集中率95%超(追加)
- 特定の医療機関の受付回数に基づくもの
- 特定の保険医療機関の処方箋受付 月4,000回超(同一建物内の医療機関は合算)
- 同一グループ内で集中率が最も高い医療機関が同じ場合はその合計受付回数 月4,000回超
受付回数 月1,800回超かつ集中率95%超は思いのほか厳しくない施設基準ですが、次回(2022年度)以降の改定でさらに広がっていくのではないかと予想します。
調剤基本料2の対象となる薬局をグラフでイメージしてみました。

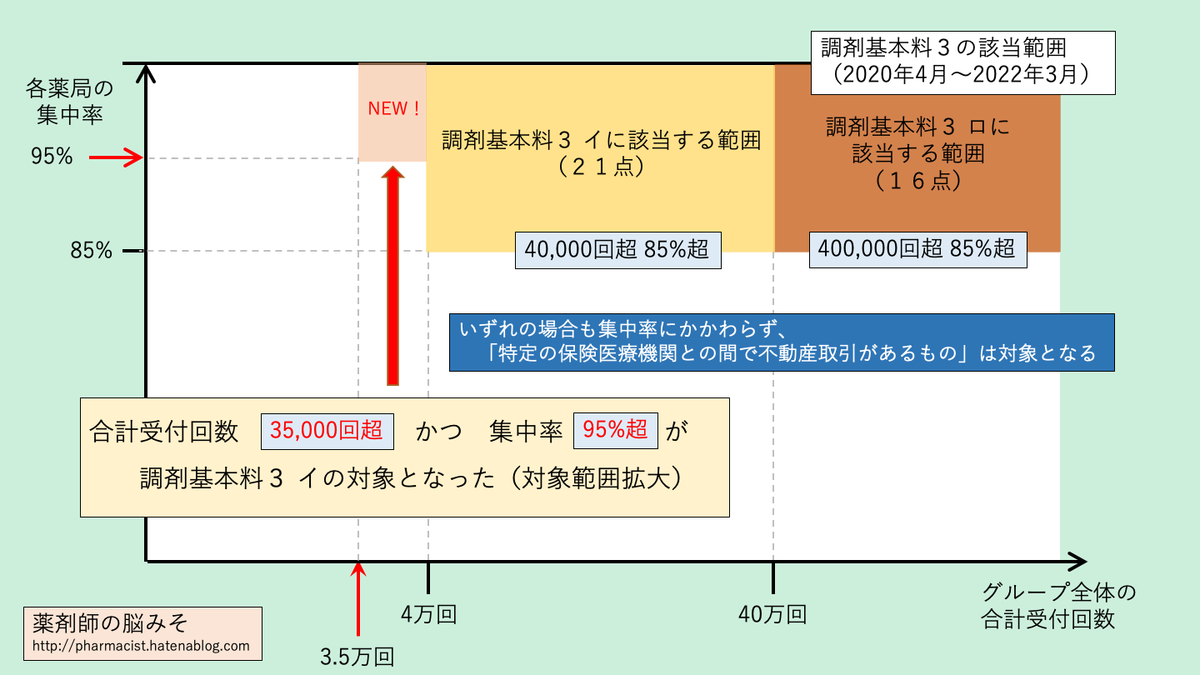
調剤基本料3の改定(調剤基本料3 イ)
調剤基本料3はグループ薬局、いわゆるチェーン薬局を対象とした調剤基本料です。調剤基本料2と同じく収益性が高いことを理由に設定されたもので、調剤基本料2よりもさらに低い点数が設定されています。
調剤基本料3はイとロに分かれており、イが小〜中規模チェーン薬局、ロが大規模チェーン薬局を対象としたものです。
- 調剤基本料3 イ(21点)
- グループの処方箋受付回数合計 月3万5千回超 4万回以下(追加)
- 集中率95%超
- 特定の保険医療機関との間に不動産賃貸借取引関係
- グループの処方箋受付回数合計 月4万回超 40万回以下
- 集中率85%超
- 特定の保険医療機関との間に不動産賃貸借取引関係
- グループの処方箋受付回数合計 月3万5千回超 4万回以下(追加)
- 調剤基本料3 ロ(16点)
グループの処方箋受付回数合計 月40万回超-
- 集中率85%超
- 特定の保険医療機関との間に不動産賃貸借取引関係
-
合計受付回数が月4万回超えるグループを対象としていたものでしたが、今回の改定ではその範囲を拡大し、合計受付回数が月3万5千回を超えるグループ薬局が対象となりました。
なお、合計受付回数が月40万回を超えるグループ薬局を対象とする調剤基本料3 ロの施設基準については変更されていません。
調剤基本料3の対象となる薬局をグラフでイメージしてみました。
特別調剤基本料(注2)
収益性が高く効率的な経営が可能となる医療機関と同一の敷地内にあり不動産賃貸借関係を有する薬局(いわゆる敷地内薬局)を対象とした特別調剤基本料は元々低かった点数(H30改定:10点、R1改定:11点)がさらに下げられ9点になっています。また、前回改定では病院の敷地内薬局が対象でしたが、今回はその対象を診療所を含むすべての医療機関の敷地内薬局(医療ビル内の薬局は除く)にまで拡大してきました。
さらに集中率に関しても拡大され、集中率95%だったものが一気に集中率70%となっています。
※11点(H30改定:10点)から9点↓に見直し
- 保険医療機関と不動産取引等その他の特別な関係を有している保険薬局であって、当該保険医療機関の処方箋集中率が70%を超えるもの。(診療所と同じ建物に薬局がある場合を除く)(病院→全ての保険医療機関に拡大、95%→70%に拡大)
- 調剤基本料の届出を行っていない薬局
ちなみに、特別調剤基本料の対象となる敷地内薬局の定義は、「保険医療機関と不動産取引等その他の特別な関係を有している保険薬局」です。
「保険医療機関と不動産取引等その他の特別な関係を有している保険薬局」であって、その保険医療機関の処方箋の集中率が70%を超えている場合が特別調剤基本料の対象となります。
不動産取引等その他の特別な関係を有している保険薬局の定義
2020.3.5に公開された資料(特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて(保医発0305第3号 令和2年3月5日))に「保険医療機関と不動産取引等その他の特別な関係を有している保険薬局」の定義が詳しく記載されているのでじっくり読んでいきたいと思います。ちなみに、不動産の賃貸借取引関係には駐車場も含まれます。第90 調剤基本料の注2に定める保険薬局
1「保険医療機関と不動産取引等その他の特別な関係を有している保険薬局」とは、次の(1)から(4)までのいずれかに該当するものであること。ただし、当該保険薬局の所在する建物内に診療所が所在している場合は、ここでいう「保険医療機関と不動産取引等その他の特別な関係を有している保険薬局」には該当しない。
- (1) 当該保険医療機関と不動産の賃貸借取引関係にある保険薬局である場合
- (2) 当該保険医療機関が譲り渡した不動産(保険薬局以外の者に譲り渡した場合を含む。)を利用して開局している保険薬局である場合
- (3) 当該保険医療機関に対し、当該保険薬局が所有する会議室その他の設備を貸与している保険薬局である場合
- (4) 当該保険医療機関から開局時期の指定を受けて開局した保険薬局である場合
調剤報酬点数表関係〈別添4〉
疑義解釈資料の送付について(その1)(事務連絡 平成28年3月31日)
【調剤基本料】
(問8):不動産の賃貸借取引関係を確認する範囲は「保険医療機関及び保険薬局の事業の用に供されるもの」とされているが、薬局の建物のほか、来局者のための駐車場(医療機関の駐車場と共有している場合も含む。)も含まれるのか。
(答):含まれる。
「保険医療機関と不動産取引等その他の特別な関係を有している保険薬局」を図にまとめてみました!
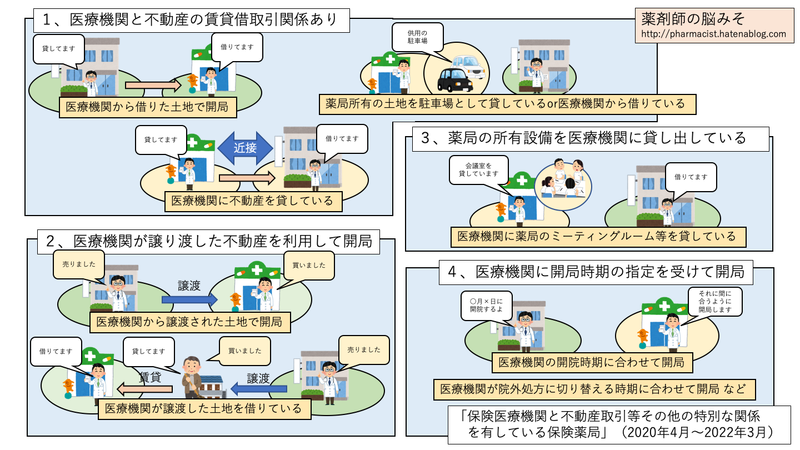
基本的には改定前と同じなのですが、診療所が該当範囲になったことと集中率が70%超となったことでかなり範囲が広がることが想定されます。
あまりにも厳しすぎるということで、診療所に関して、(1),(2),(4)は平成30年4月1日以降に開局した薬局のみへの適用となっています。
((3)については嫌ならすみやかに解消しなさいってことでしょうか?)
また、診療所と同じ建物に薬局がある場合(医療ビル)はこれらに該当していても除外とされています。
医療ビルが除外となる理由がよくわからないんですが、なぜなんでしょう?
医療ビルについては調剤基本料2の受付回数の部分で制限されているし、複数の診療所が集まる可能性が高く地域医療への貢献度が高いから?
だとしたらクリニックモール(平面)や総合病院でも同じことですよね?
集中率で調節するならわかりますが、医療ビル(診療所一つでも)であれば除外っていうのはよくわかりません。。。
話を戻します。
特別調剤基本料の対象となる敷地内薬局はこの4つを定義の基本としていますが、資料にはさらに詳しい内容が記載されています。
まずは、「不動産の賃貸借取引関係」の詳しい内容です。
「保険医療機関と不動産の賃貸借取引関係」は間に第三者を介した転貸(いわゆる又貸し)の場合でも適用されるということですね。第90 調剤基本料の注2に定める保険薬局
3 1の「賃貸借取引関係」とは、保険医療機関と保険薬局が直接不動産の賃貸借取引を契約している場合を指す他、次の(1)から(3)までの場合を含む。
- (1) 保険医療機関が所有する不動産を第三者が賃借し、当該賃借人と保険薬局との間で賃貸借取引を契約している場合
- (2) 保険薬局が所有する不動産を第三者が賃借し、当該賃借人と保険医療機関との間で賃貸借取引を契約している場合
- (3) 保険医療機関及び保険薬局の開設者の近親者が当該契約の名義人となっている場合及び保険医療機関及び保険薬局が法人である場合の当該法人の役員が当該契約の名義人となっている場合
4 1の(1)については、保険薬局(保険薬局の事業者の最終親会社等、「第88 調剤基本料」の2の(6)ア1から4までに定める者を含む。)の不動産を保険医療機関が賃借している場合であって、当該保険医療機関と近接する位置に同一グループの他の保険薬局があるときは、当該他の保険薬局は「特定の保険医療機関と不動産の賃貸借取引関係にある保険薬局」と判断する。
特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて(保医発0305第3号 令和2年3月5日)
また、契約名義人が開設者の近親者、法人の役員となっている場合も適用されます。
さらに、当該医療機関と近接する位置に同一グループの他薬局がある場合は他薬局も「特定の保険医療機関と不動産の賃貸借取引関係にある保険薬局」と判断されます。
近接の判断がわからないのですが、敷地内ってことでしょうか?
それとも単純に距離が近いってことでしょうか?
後者なんだとは思いますが、きっと集中率70%を超え得るような距離ということなんでしょうね。
上にも書きましたが、「保険医療機関と不動産取引等その他の特別な関係を有している保険薬局」に該当するかどうかは開局時期によって判断されます。
表にまとめると以下のようになります。第90 調剤基本料の注2に定める保険薬局
5 1の(1)については、診療所である保険医療機関と不動産の賃貸借取引関係にある保険薬局である場合は、平成30年4月1日以降に開局したものに限り「特定の保険医療機関と不動産の賃貸借取引関係にある保険薬局」と判断する。
6 1の(2)については、次の(1)又は(2)のいずれかに該当する場合に「当該保険医療機関と不動産の賃貸借取引関係がある場合」と判断する。この場合において、譲り受けた者が更に別の者に譲り渡した場合を含め、譲り受けた者にかかわらず適用する。
- (1) 平成28年10月1日以降に病院である保険医療機関が譲り渡した不動産を利用して開局している場合
- (2) 平成30年4月1日以降に診療所である保険医療機関が譲り渡した不動産を利用して開局している場合
8 1の(4)については、次の(1)又は(2)のいずれかに該当する場合に「当該保険医療機関から開局時期の指定を受けて開局した」と判断する。
- (1) 病院からの公募に応じるなど、開局時期の指定を受けて平成28年10月1日以降に開局した場合
- (2) 診療所からの公募に応じるなど、開局時期の指定を受けて平成30年4月1日以降に開局した場合
表が画面に入りきらない場合は横にスクロールできます。
| 対象となる医療機関 | 対象となる開局年月日 | ||
|---|---|---|---|
| 病院 | 診療所 | ||
| 関係性 | (1)不動産の賃貸借取引関係 | 全て | H30.4.1以降 |
| (2)医療機関が譲り渡した不動産を利用 | H28.10.1以降 | H30.4.1以降 | |
| (3)薬局所有の会議室その他の設備を貸与 | 全て | ||
| (4)時期の指定を受けて開局 | H28.10.1以降 | H30.4.1以降 | |
- 対象となる医療機関が診療所で薬局と同じ建物内に所在する場合は除外
- 「保険医療機関と不動産取引等その他の特別な関係」の対象となる医療機関の集中率が70%超の場合に特別調剤基本料に該当
関連する疑義解釈等
特別調剤基本料に該当する薬局と診療所の所在地の関係令和2年度診療報酬改定説明(YouTube)16 令和2年度診療報酬改定の概要(Q&A・調剤)
令和2年度診療報酬改定説明(youtube)
- Q:特別調剤基本料については、保険薬局の所在する建物内に診療所が所在している場合は対象外とされている。次のうち、どの場合が特別調剤基本料に該当する可能性があるか。
- (a) 同一建物内に診療所及び薬局のみが所在する場合
- (b) 同一敷地内に複数の建物があり、診療所と薬局が別の建物にそれぞれ所在する場合
- (c) ビル内に複数の診療所及び薬局が所在する場合(いわゆる医療モールの場合)
- A:(b)のみ、特別調剤基本料に該当する場合がある。
調剤基本料の特例(医療資源に少ない地域に所在する調剤薬局)と特別調剤基本料の両方を満たす場合にどちらが優先されるか
(別添4)調剤診療報酬点数表関係
【調剤基本料】
- 問1 注1のただし書きの施設基準(医療を提供しているが、医療資源の少ない地域に所在する保険薬局)及び注2の施設基準(保険医療機関と不動産取引等その他特別な関係を有している保険薬局)のいずれにも該当する場合、調剤基本料1と特別調剤基本料のどちらを算定するのか。
- (答)、必要な届出を行えば、注1のただし書きに基づき調剤基本料1を算定することができる。
特別調剤基本料への該当性の根拠となる開局日
(別添2) 調剤診療報酬点数表関係
【調剤基本料】
- 問1 特別調剤基本料への該当性の判断には、保険薬局の開局年月日が含まれている。保険薬局の開設者の変更等の理由により、新たに保険薬局に指定された場合であっても遡及指定を受けることが可能な程度に薬局や患者の同等性が保持されているときには、当該薬局が最初に指定された年月日により特別調剤基本料への該当性を判断することで良いか。
- (答)最初に保険薬局として指定された年月日により判断する。
開局日以降に賃貸借取引関係が生じた場合
(別添4)調剤診療報酬点数表関係
【調剤基本料】
- 問1 「平成30年4月1日以降に開局したものに限り「特定の保険医療機関と不動産の賃貸借取引関係にある保険薬局」と判断する。」とあるが、平成30年3月31日以前に開局したもので、平成30年4月1日以降に特定の保険医療機関と不動産の賃貸借取引関係にある保険薬局となった場合は、どのように判断するのか。
- (答)平成30年3月31日以前に開局したものであっても、当該規定の趣旨を踏まえ、平成30年4月1日以降に特定の保険医療機関と不動産の賃貸借取引関係にある保険薬局
保険医療機関となった場合には、特定の保険医療機関と不動産の賃貸借取引関係にある保険薬局と判断する。なお、平成28年9月30日以前に開局した保険薬局であって、平成28年10月1日以降に病院である特定の保険医療機関と不動産の賃貸借取引関係にある保険薬局保険医療機関となった場合も同様に、特定の保険医療機関と不動産の賃貸借取引関係にある保険薬局と判断する。※疑義解釈資料の送付について(その23) 事務連絡 令和2年7月20日の訂正
調剤基本料の注4(未妥結・かかりつけ機能を有していない薬局の50%減算)の厳格化
注4 別に厚生労働大臣が定める保険薬局においては、所定点数の100分の50に相当する点数により算定する。(注3→注4)
- 調剤基本料の注4に規定する保険薬局
- 妥結率50%以下
- 妥結率、単品単価契約率、一律値引き契約状況が未報告
- かかりつけ機能に係る業務が年間10回未満(特別調剤基本料を算定している薬局は100回未満)(特別調剤基本料を算定している薬局について厳しい条件に変更)
それもあってか、特別調剤基本料を算定している薬局についてはこの基準が厳しくなります。
特別調剤基本料を算定している薬局は「かかりつけ機能に係る業務が年間100回未満」の場合、未妥結減算の対象になります。
一気に10倍の100回!ただ、年間100回でも簡単なんじゃないかなあ・・・?
この基準に該当してしまう薬局って実際あるの?あと、妥結率が低かったり、提出しない薬局ってどれくらい存在するんだろ?
ちなみに「かかりつけ機能に係る業務」は以下のものです。- 時間外等加算
- 夜間・休日等加算
- 麻薬管理指導加算
- 重複投薬・相互作用等防止加算
- かかりつけ薬剤師指導料
- かかりつけ薬剤師包括管理料
- 外来服薬支援料
- 服用薬剤調整支援料
- 在宅患者訪問薬剤管理指導料
- 在宅患者緊急訪問薬剤管理指導料
- 在宅患者緊急時等共同指導料
- 退院時共同指導料
- 服薬情報等提供料
- 在宅患者重複投薬・相互作用等防止管理料
- 居宅療養管理指導費
- 介護予防居宅療養管理指導費
調剤基本料の注3(複数の医療機関の処方箋を受け付けた場合の調剤基本料)(新規)
注3 2以上の保険医療機関から交付された処方箋を同時に受け付けた場合、当該処方箋のうち、受付が2回目以降の調剤基本料は、注1及び注2の規定にかかわらず、処方箋受付1回につき、所定点数の100分の80に相当する点数を算定する。
別紙1-3(調剤報酬点数表) 中医協 総会(第451回)
複数の医療機関の処方箋を同時に受け付けた場合:受付回数が2回目以降に該当する処方箋の調剤基本料を20%減算(新設)
この結果、かかりつけ薬局を決める人が増える・・・増えればいいですが。
そもそも、医療機関ごとに薬局を決めている人って同じ日に複数の医療機関を受診しているのでしょうか?
医療機関の混み具合によっては1日(もしくは2〜3日)で複数の医療機関を受診するのが困難なケースも少なくないと思います。(医療機関の受診は同じ日でなくてもいいんですが、混乱する患者さんが多そうなので念のため。)
ただ、医療ビルや医療モールの場合は話が別です。
同じ場所に複数の医療機関が存在するので、まとめて受診して薬局で薬をもらって帰っている人が多いはずです。
その場合、患者さんの行動(一つの薬局で薬をもらう)は今までと変わりありませんが、調剤基本料は安くなります。
というわけで、新規にかかりつけ薬局を決める患者さんがどの程度増えるかはわかりませんが、医療費削減効果は期待できるのではないかと思います。
医療ビルや医療モールの場合、見せかけのかかりつけ薬局(その医療ビルや医療モールで受診する場合はビル・モール内の薬局で全ての医療機関の薬を受け取るが他の医療機関に行く場合はその医療機関の門前薬局で薬を受け取る)も存在していると思うので、この改定を理由にかかりつけ薬局として選んでもらうチャンスかもしれません。(混雑しがちな医療ビル・医療モールの薬局は他の薬局に患者さんを取られる機会になる可能性もありますが)
複数の医療機関を同時に持ってきてもらうことによる金銭的なメリットが追加されたので、患者さんに対して声かけはしやすくなるよね!薬局はこれまで以上にかかりつけ化を推進していかないと!
関連する疑義解釈等
受付順序のルール令和2年度診療報酬改定説明(YouTube)16 令和2年度診療報酬改定の概要(Q&A・調剤)
令和2年度診療報酬改定説明(youtube)
- Q:調剤基本料について、「複数の保険医療機関から交付された処方箋を同時に受け付けた場合、当該処方箋のうち、受付が2回目以降の調剤基本料は、(中略)所定点数の100分の80に相当する点数により算定する。」とある。2つの保険医療機関から交付された処方箋を同時に受け付けた場合、1つ目は100分の100、2つ目は100分の80となると思料するが、受付順序に特段の定めはないと考えて良いか。
- A:特に定めはない。
同日中の別のタイミングで受け付けた場合
(別添4)調剤診療報酬点数表関係
【調剤基本料】
- 問2 複数の保険医療機関が交付した処方箋を同時にまとめて受け付けた場合、注3の規定により2回目以降の受付分の調剤基本料は100分の80となるが、「同時にまとめて」とは同日中の別のタイミングで受け付けた場合も含むのか。
- (答)含まない。同時に受け付けたもののみが対象となる。
地域支援体制加算の見直し
地域支援体制加算について詳しくまとめた記事です。

地域支援体制加算(38点↑)
- 調剤基本料1を算定する薬局:十分な実績を有する(追加)
以下のうち4つ以上(1〜3は必須)(追加)
※経過措置あり(令和3年4月1日より適用)- 麻薬小売業の免許取得
- 在宅患者に関する薬学的管理・指導(在宅協力薬局として連携した場合等を含む):12回以上(1回→12回)
- かかりつけ薬剤師が在籍
- 服薬情報等提供料(算定不可の場合の同等の業務を含む)の実績:12回以上(追加)
- 認定薬剤師が地域の多職種連携会議に出席:1回以上(追加)
- 調剤基本料1以外を算定する薬局:相当な実績を有する
直近1年間に以下のうち8つ以上(9が加わったことにより全てではなく8つ以上に緩和された)- 夜間・休日等の対応実績:400回以上/常勤薬剤師1人
- 調剤料の麻薬加算算定回数:10回以上/常勤薬剤師1人(麻薬指導管理加算の実績→麻薬加算の算定に変更、緩和)
- 重複投薬・相互作用等防止加算等の実績:40回以上/常勤薬剤師1人
- かかりつけ薬剤師指導料等の実績:40回以上/常勤薬剤師1人
- 外来服薬支援料の実績:12回以上/常勤薬剤師1人
- 服用薬剤調整支援料の実績:1回以上/常勤薬剤師1人
- 単一建物診療患者が1人の場合の在宅薬剤管理(在宅協力薬局と連携した場合等を含む)の実績:12回以上/常勤薬剤師1人
- 服薬情報等提供料(算定不可の場合の同等の業務を含む)の実績:60回以上/常勤薬剤師1人
- 認定薬剤師が地域の多職種連携会議に出席:5回以上/薬局(追加)
地域支援体制加算は点数アップ(プラス改定)です。
改定前は調剤基本料1を算定する薬局に関しては実績要件は免除されましたが、今回の改定では調剤基本料1を算定する薬局に対しても実績要件が追加されています。
調剤基本料1を算定している薬局の実績要件
以下のうち4つ以上(1〜3)は必須
- 麻薬小売業の免許取得
- 在宅患者に関する薬学的管理・指導(在宅協力薬局として連携した場合等を含む):12回以上
- かかりつけ薬剤師が在籍
- 服薬情報等提供料(算定不可の場合の同等の業務を含む)の実績:12回以上
- 認定薬剤師が地域の多職種連携会議に出席:1回以上
地域の多職種連携会議については追って詳しい内容が示されるそうですが、地域ケア会議などが含まれるようです。
調剤基本料1以外を算定している薬局の実績要件
調剤基本料1以外を算定する薬局については少し・・・と言ってもほんの少しだけハードルが引き下げられた形です。まず、一番の問題と言われていた麻薬指導管理加算の実績が麻薬加算の算定回数に変更されています。
麻薬指導管理加算を算定できなくても麻薬の調剤を行えば麻薬加算は算定できるので少し緩和されたと言えるのですが、結局、麻薬処方箋を応需しないと算定できないことには変わりがないのですが、麻薬加算は1調剤につき算定できるので処方内容によっては1回の受付で複数回算定することが可能(麻薬指導管理加算は処方箋受付1回につき1回しか算定できない)なため、応需する麻薬処方箋の数が少し緩和されることになります。(ここの考え方は疑義解釈を待たないと確定にはなりませんが・・・)
さらに、今回から実績要件に多職種連携会議への出席が加わったことで、実績要件が9つになり、そのうち8つ以上を満たせば算定可能となっています。
その結果、麻薬に関する実績が必須ではなくなったため、麻薬処方箋を全く応需していない調剤基本料1以外算定薬局でも地域支援体制加算の算定が可能になりました。
ただ、ハードルがかなり高いことには変わりありませんね。
麻薬があるから絶対無理!って言ってたのにそれを回避できるようになったら上からどんどん点数取って算定を目指すようにと圧力が・・・。
ブラック!真っ黒!
地域支援体制加算を算定するために加算を算定できるように努力するのは間違っていないけど・・・。そこに夢中になるがあまり中身が伴っていないなんてことにはならないようにね。
常勤薬剤師数は、届出前3月の勤務状況に基づき、以下の(イ)及び(ロ)により小数点第二位を四捨五入して小数点第一位まで算出する。
- (イ) 当該保険薬局における実労働時間が週32時間以上である保険薬剤師は1名とする。
- (ロ) 当該保険薬局における実労働時間が週32時間に満たない保険薬剤師については、実労働時間を32時間で除した数とする。
地域支援体制加算の施設基準(復習)
地域支援体制加算の基本的な施設基準は以下のとおりです。上記内容に加えて、以下の内容を満たすことで地域支援体制加算を算定可能になります。
- 1200品目以上の医薬品を備蓄
- 24時間調剤・在宅業務の体制を整備(3薬局までの連携可)
- 緊急時も含めた連絡先等の説明と文書による交付、連絡先を薬局の外側に掲示
- 地方公共団体、保険医療機関及び福祉関係者等に対して24時間調剤体制・在宅業務対応体制を周知
- 患者ごとに薬剤服用歴の記録を作成、薬学的管理・指導を実施
- 開局時間:平日8時間以上、土日のいずれかに一定時間以上開局、かつ、週45時間以上開局
- 管理薬剤師の要件:5年以上の薬局勤務経験、当該保険薬局に週32時間以上勤務・1年以上在籍
- 在宅患者訪問薬剤管理指導の届出、在宅対応体制の整備、その旨の掲示(薬局内外)と文書交付
- 研修実施計画の作成とそれに基づく研修実施、外部研修への参加(研修認定の取得、学会参加・発表、論文投稿を含む)
- コンピューターの設置と医薬品医療機器情報配信サービス(PMDAメディナビ)への登録
- 調剤された医薬品に関する情報を提供できる体制
- パーテーション等で区切られた独立したカウンターを有するなど患者のプライバシーに配慮
- 一般用医薬品の販売と情報提供
- 生活習慣全般に係る相談に対応
- 健康相談又は健康教室を行っている旨を当該保険薬局の内側及び外側の見えやすい場所に掲示
- 医療材料・衛生材料の供給体制
- 訪問薬剤管理指導の結果等を医療機関や訪問看護ステーションに文書で情報提供
- 他の保健医療サービス及び福祉サービスとの連携調整担当者と連携
- 薬局機能情報提供制度において「プレアボイド事例の把握・収集に関する取組の有無」を「有」としている
- 副作用報告に係る手順書の作成、報告の実施体制
- 集中率85%以上の場合は後発医薬品調剤割合が50%以上
算定が継続できる薬局もこの機会に施設基準を見直しましょう!
関連する疑義解釈等
実績要件の期間令和2年度診療報酬改定説明(youtube)
- Q:地域支援体制加算について、調剤基本料1の実績要件は直近の1年間のものでよいか。
- A:直近1年間の実績でよい。
地域の多職種と連携する会議とは?
16 令和2年度診療報酬改定の概要(Q&A・調剤)
令和2年度診療報酬改定説明(youtube)
- Q 地域支援体制加算における地域の多職種と連携する会議への出席について、どのような会議であれば要件に該当するのか。
- A この規定は、医薬・生活衛生局が作成する薬局KPIを参考に設定している。具体的なものは追って示す予定であるが、地域ケア会議などになる見込み。
令和3年3月末までの算定要件
令和2年度診療報酬改定説明(YouTube)16 令和2年度診療報酬改定の概要(Q&A・調剤)
令和2年度診療報酬改定説明(youtube)
- Q:地域支援体制加算について、調剤基本料1に適用される実績要件は令和3年3月31日までの間はなお従前の例によるとされている。改定前に地域支援体制加算の届出を行なっていなかった保険薬局であっても、令和3年3月末までの間は、改定前の基準を満たせば新たに届出を行うことが可能か。
- A:改定前の基準を満たせば届出を行うことが可能。
令和3年3月末までの算定要件(再)
【地域支援体制加算】
- 問3 調剤基本料1を算定する保険薬局に適用される実績要件については、令和3年3月31日までの間は改定前の基準が適用されることとなっている。改定前に地域支援体制加算の届出を行っていなかった保険薬局であっても、令和3年3月末までの間は、改定前の基準が適用されるのか。
- (答)改定前の基準が適用される。
地域の多職種と連携する会議(詳細)
【地域支援体制加算】
- 問4 地域支援体制加算の施設基準における「地域の多職種と連携する会議」とは、どのような会議が該当するのか。
- (答)次のような会議が該当する。
- ア 介護保険法第115条の48で規定され、市町村又は地域包括支援センターが主催する地域ケア会議
- イ 指定居宅介護支援等の事業の人員及び運営に関する基準(平成11年厚生省令第38号)第13条第9号で規定され、介護支援専門員が主催するサービス担当者会議
- ウ 地域の多職種が参加する退院時カンファレンス
非常勤薬剤師の会議への参加実績
【地域支援体制加算】
- 問5 「地域の多職種と連携する会議」への参加実績は、非常勤の保険薬剤師が参加した場合も含めて良いか。
(答)良い。ただし、複数の保険薬局に所属する保険薬剤師の場合にあっては、実績として含めることができるのは1箇所の保険薬局のみとする。
注4(未妥結・かかりつけ機能を有していない薬局の減算)または注7(後発医薬品に係る減算)に該当する場合の実績要件
- 問6 調剤基本料1を算定する保険薬局であって、注4又は注7の減算規定に該当する場合、地域支援体制加算の実績要件等は調剤基本料1の基準が適用されるのか。
- (答)調剤基本料1の基準が適用される。なお、これに伴い、「疑義解釈資料の送付について(その1)」(平成28年3月31日付け事務連絡)別添4の問12は廃止する。
後発医薬品に関する加算・減算

後発医薬品に関する基本料には加算・減算の両方が存在しています。
後発医薬品調剤体制加算の改定
後発医薬品調剤体制加算
- イ 後発医医薬品調剤体制加算1:15点(↓)
- ロ 後発医医薬品調剤体制加算2:22点
- ハ 後発医医薬品調剤体制加算3:28点(↑)
後発医薬品調剤体制加算の施設基準(変更なし)
- 通則:
- 後発医薬品のある先発医薬品及び後発医薬品を合算した規格単位数量割合が50%以上
- 後発医薬品の調剤を積極的に行っている旨を薬局の内外に掲示
- 後発医薬品調剤体制加算を算定している旨を薬局の内側に掲示
- 後発医医薬品調剤体制加算1:後発医薬品の規格単位数量割合が75%以上
- 後発医医薬品調剤体制加算2:後発医薬品の規格単位数量割合が80%以上
- 後発医医薬品調剤体制加算3:後発医薬品の規格単位数量割合が85%以上
後発医薬品の使用を促進すべく、使用割合が高い方(後発医医薬品調剤体制加算3)はプラス改定、低い方(後発医医薬品調剤体制加算1)はマイナス改定になっています。
後発医薬品の使用割合は、2019年7月時点で78.4%、入院に関しては80%を達成しています。
後発医薬品を推進してきましたが、ここまで来ると後発医薬品への切り替えによる劇的な医療費削減効果は期待しにくくなってきましたね・・・。
次回改定では90%以上が作られるかもしれませんが、点数はマイナスになるんじゃないでしょうか。
次回改定こそ地域フォーミュラリー導入に期待!医療費削減の特効薬になるはずです。
関連する疑義解釈等
改定時の届出令和2年度診療報酬改定説明(YouTube)16 令和2年度診療報酬改定の概要(Q&A・調剤)
令和2年度診療報酬改定説明(youtube)
- Q 後発医医薬品調剤体制加算について、1〜3の後発医薬品の割合に変更がないので、要件を満たしていれば、改めての届出は必要か。
- A 改めての届出は不要。
バイオセイムの位置づけ
(別添2) 調剤診療報酬点数表関係
【後発医薬品調剤体制加算】
- 問2 後発医薬品調剤体制加算について、いわゆるバイオAG(先行バイオ医薬品と有効成分等が同一の後発医薬品)はバイオ後続品と同様に後発医薬品の使用割合に含まれるのか。
- (答)含まれる。
補足:一般名処方加算の改定
今回の改定では処方発行元の一般名処方加算も改定されています。- 一般名処方加算1:7点(6点→7点のプラス改定)
- 一般名処方加算2:5点(4点→5点のプラス改定)
7点という点数はさすがに放っておくことができず、今回の改定を気に全て一般名で処方するという医療機関はさらに増えそうです。
一般名処方が増えることで、今まで後発医薬品の使用が推進できていなかった薬局でも切り替えが進むことが期待できそうですね。
後発医薬品に係る減算の改定
調剤基本料の注7:-2点(受付回数が月に600回以下の保険薬局を除く)(注6→注7)
次のいずれかに該当
- 後発医薬品の規格単位数量の割合が4割以下(2割→4割に拡大)
- 1について地方厚生局長等に報告していない
ということは、後発医薬品は使用していて当たり前というわけで・・・。
使用していないと減算されるということですね。
それにしても後発医薬品の 数量シェア40%以上じゃないと減点か〜・・・。
後発医薬品が4割に満たないと減点だなんて、すごい時代になったもんだ!
令和2年9月30日までは経過措置あり
この改定には経過措置が設けられており、令和2年9月30日までは平成30年度改定の施設基準である20%以下のみが対象となります。第94 調剤基本料の注7に規定する厚生労働大臣が定める保険薬局
- 5 調剤基本料の注7に係る規定は、令和2年9月30日までの間に限り、なお従前の例による。
【省令、告示】 (4) 2 特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて(通知)(令和2年3月5日保医発0305第3号)P260
分割調剤における服薬情報等提供料の評価

調剤基本料の注10 医師の指示による分割調剤
医師の分割指示に係る処方箋受付
- 1回目調剤:指示に基づき分割して調剤を行った場合に算定
- 2回目以降の調剤:投薬中の患者の服薬状況等を確認し、処方箋を交付した保険医に対して情報提供を行った場合に算定
各種点数の算定方法
- 調剤基本料及びその加算:それぞれの所定点数を分割回数で除した点数を1分割調剤につき算定
- 調剤料及びその加算:それぞれの所定点数を分割回数で除した点数を1分割調剤につき算定
- 薬学管理料(服薬情報等提供料は除く):それぞれの所定点数を分割回数で除した点数を1分割調剤につき算定(服薬情報等提供料のみ分割回数で除すことなく算定可能に)
通常、分割回数で割った点数しか算定できない医師の指示による分割調剤において、服薬情報等提供料はそのまま算定可能に変更されます。
- 服薬情報等提供料1:30点(月1回)
- 保険医療機関の求め+患者の同意
- 調剤後も患者の服用薬の情報等について把握
- 保険医療機関に必要な情報を文書により提供
- 服薬情報等提供料2:20点(月1回)
- 患者・家族等の求め or 保険薬剤師の判断+患者の同意
- 調剤後も患者の服用薬の情報等について把握
- 家族等又は保険医療機関へ必要な情報提供(文書)、指導等を行った場合
このあとの薬学管理料の部分でも、今回の改定では医療機関へ文書で情報提供を行う項目が大幅に増えています。トレーシングレポートによる薬局と医療機関の連携が評価されている証拠です。今後、薬局業務において文書作成が大きなウェイトを占めるようになっていくと思います。
調剤料(内服薬)の改定
調剤料 内服薬(浸煎薬及び湯薬を除く)(1剤につき)
- 7日目以下の場合:28点(1〜5日分は↑、6〜7日分は↓)
- 8日目以上14日以下の場合:55点(8〜11日分は↑、13〜14日分は↓)
- 15日分以上21日分以下の場合:64点(↓)
- 22日分以上30日分以下の場合:77点(↓)
- 31日分以上の場合:86点
調剤料については見直しが行われ、全体的にマイナス改定の傾向にあります。
これは0402通知(調剤業務のあり方について)で薬剤師以外の調剤が認められたことによる影響だと思います。
ただし、14日分以下の部分についてはこれまで1日分ごとに計算されていたものが7日毎の包括点数に変更になったことで、短い日数の場合、改定後の方が調剤料が高くなります。
14日分までの新旧の調剤料を比較するために表にまとめてみます。
点数差は「R2改定 - H30改定」でマイナスになるものを赤字にしています。
| 日数 | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| H30改定 | 5 | 10 | 15 | 20 | 25 | 30 | 35 | 39 | 43 | 47 | 51 | 55 | 59 | 63 |
| R2改定 | 28 | 28 | 28 | 28 | 28 | 28 | 28 | 55 | 55 | 55 | 55 | 55 | 55 | 55 |
| 点数差 | +23 | +18 | +13 | +8 | +3 | -2 | -7 | +16 | +12 | +8 | +4 | ±0 | -4 | -8 |
- 14日分以下の場合
- 7日目以下の部分(1日分につき):5点
- 8日目以上の部分(1日分につき):4点
- 5日分以上21日分以下の場合:67点
- 22日分以上30日分以下の場合:78点
- 31日分以上の場合:86点
さらに調剤料の変化をグラフで表してみました。

こうしてみると1〜3日目までは大幅にプラス改定になるんだよね。逆に、風邪等で多そうな7日分、施設などで多く見られる14日分のマイナスは痛いね・・・。
週1回・月1回のビスホスホネート製剤やジスロマック(アジスロマイシン)、ソフルーザの調剤料は大幅に上がっちゃう。
薬学管理料
つづいて薬学管理料に関する改定についてまとめます。「対物から対人へ」の言葉通り。
基本となる薬剤服用歴管理指導料やかかりつけ薬剤師指導料・包括管理料がプラスになった上に、新設される点数が多くなっています。
- 薬剤服用歴管理指導料の点数引き上げ
- かかりつけ薬剤師指導料・包括管理料の点数引き下げ
- 特定薬剤管理指導加算2・吸入指導加算・調剤後薬剤管理指導加算の新設
- 服用薬剤調整支援料2・経管投薬支援料の新設
- オンライン指導に関する点数の新設
- 在宅患者緊急訪問薬剤管理指導料2の新設
薬剤服用歴管理指導料
薬歴については細かいところも含めると改定の対象となっている部分が多いので少しずつまとめていきます。まずは基本的な部分。
薬剤服用歴管理指導料
- 原則3月以内に再度処方箋を持参した患者に対して行った場合:43点↑(6月→3月)
- 1の患者以外の患者に対して行った場合:57点↑
- 特別養護老人ホームに入所している患者に訪問して行った場合:43点↑
- 情報通信機器を用いた服薬指導を行った場合:43点(新設)
注1 調剤基本料1以外を算定する薬局は2の点数を算定する旨の記載が削除(変更)
注3 薬剤服用歴管理指導料4に関する施設基準(追加)
- オンライン診療科の実施に伴って処方箋が交付された患者が対象
- 情報通信機器を用いて服薬指導を行った場合に算定(月1回に限る)
- 注4から注10までに規定する加算は算定できない
算定要件
- 患者の意向を確認した上で残薬の状況とその理由を患者の手帳に簡潔に記載して処方医に情報提供するよう努める(追加)
- 患者が日常的に利用する薬局の名称を手帳に記載するよう患者に促す(追加)(令和3年3月31日までの経過措置)
薬剤服用歴管理指導料はプラス改定
新たに加わった薬剤服用歴管理指導料4はおいておくとして、それ以外の点数を改定前後で比較してみます。| 改定 | H30改定 | R2改定 | 差 |
|---|---|---|---|
| 薬剤服用歴管理指導料1・3 | 41点 | 43点 | +2点 |
| 薬剤服用歴管理指導料2 | 53点 | 57点 | +4点 |
薬剤服用歴管理指導料1・3は2点のプラス改定、薬剤服用歴管理指導料2は4点のプラス改定になっています。
また、薬剤服用歴管理指導料2の方が2点多くプラスとなった結果、薬剤服用歴管理指導料2と薬剤服用歴管理指導料1の差は12点から14点に広がっています。
2点の差ですが、改定によりお薬手帳の持参を促す力が増えると考えることができますね。
再来局の定義の変更
これまでは6ヶ月だったものが3ヶ月に変更になります。「半年以内にお薬手帳を持ってきたら安くなる」が「3ヶ月以内にお薬手帳を持ってきたら安くなる」に変わるということですね。
当然ですがこの改定はかかりつけ薬局を促すためのものです。

毎月受診している診療所とその調剤のために来局している薬局があって、4ヶ月に一回病院受診がある場合、その病院の処方箋についても診療所と同じ薬局で調剤してもらった方が安くなります。
半年に一回の規定も同じ理由で作られたものでしたが、今回の改定はそれをより一層強めるものですね。
薬剤服用歴管理指導料2と薬剤服用歴管理指導料1の点数差が広がったことと併せてかかりつけ薬局の促進につなげていきたいところです。
調剤基本料1以外の薬局でも薬剤服用歴管理指導料1の対象に
これまでは調剤基本料1以外の薬局ではお薬手帳の有無・再来局期間に関わらず薬剤服用歴管理指導料2(53点)を算定するようになっていましたが、今回の改定でその記載が削除されました。調剤基本料1を算定している薬局しか算定することがなかった薬剤服用歴管理指導料1(点数が低い方)を全ての薬局が算定することになります。
かかりつけ薬局を促すために値段が安く設定されている薬剤服用歴管理指導料1なのに、その対象となるのは調剤基本料1を算定している薬局のみ。
正直、このルールは謎(調剤基本料の引き下げ対象となっていることに対する配慮ということはわかっていますが)だったので今回の改定は当然かと思います。
オンライン服薬指導で薬剤服用歴管理指導料を算定可能に

今回の改定では薬剤服用歴管理指導料4が新設されています。
現在公開されている別紙1-3(調剤報酬点数表)の情報だけでは不十分なので、個別改定項目について 総-1の内容も併せてまとめてみます。
薬剤服用歴管理指導料4:43点(月に一回のみ)(新設)
- 対象患者:
- オンライン診療科を算定された上で処方箋が交付された患者
- 原則として3ヶ月以内に薬剤服用歴管理指導料1or2を算定した患者
- 算定要件:
- 対面指導とオンライン指導を組み合わせた服薬指導計画を作成
- 基本的に一人の保険薬剤師が指導を行うが止むを得ない場合はその限りではない
- オンライン指導を行うことができるのは対面指導を行ったことのある薬剤師のみ
- オンライン指導で薬剤服用歴管理指導料の算定要件を満たす必要がある
- 麻薬管理指導加算、重複投薬・相互作用等防止加算、特定薬剤管理指導加算、乳幼児服薬指導加算、在宅患者訪問薬剤管理指導料(注4〜10)は算定できない
- 施設基準
- 医薬品医療機器等法施行規則及び関連通知に沿ってオンライン服薬指導を行う体制を有する
- 1月当たりの薬剤服用歴管理指導料及び在宅患者訪問薬剤管理指導料(在宅患者オンライン服薬指導料を含む。)の算定回数に占める情報通信機器を用いた服薬指導の算定回数(薬剤服用歴管理料の注3及び在宅患者オンライン服薬指導料の算定回数)の合計の割合が1割以下
令和元年12月4日に改正薬剤師法が公布され、オンライン服薬指導が認められることになりました。
医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律等の一部を改正する法律(法律第六三号)
正直、オンライン服薬指導は行ったことがないので詳しく無いです・・・。ただ、今回の改定で正式に薬剤服用歴管理指導料の一つに加わったことで情報も増えていくと思うので勉強していきたいと思います。
関連する疑義解釈等
オンライン服薬指導の体制令和2年度診療報酬改定説明(YouTube)16 令和2年度診療報酬改定の概要(Q&A・調剤)
令和2年度診療報酬改定説明(youtube)
- Q:薬剤服用歴管理指導料「4」について、医薬品医療機器等法施工規則および関連通知に沿ってオンライン服薬指導を行う体制を有することを求めているが、具体的に何を指すのか。
- A:今後、医薬・生活衛生局より示される予定。
国家戦略特区における遠隔服薬指導の取り扱い
(別添4)調剤診療報酬点数表関係
【薬剤服用歴管理指導料】
- 問9 国家戦略特区における遠隔服薬指導(オンライン服薬指導)については、一定の要件を満たせば暫定的な措置として薬剤服用歴管理指導料が算定できることとされていた。令和2年度改定により、この取扱いはどうなるのか。
- (答)国家戦略特区におけるオンライン服薬指導についても、薬剤服用歴管理指導料「4」に基づき算定するものとした。なお、国家戦略特区における離島・へき地でのオンライン服薬指導の算定要件ついては、服薬指導計画の作成を求めないなど、一定の配慮を行っている。
また、これに伴い、「疑義解釈資料の送付について(その19)」(令和元年12月26日付け事務連絡)別添の問1は廃止する。
残薬の記載の判断
(別添2) 調剤診療報酬点数表関係
【薬剤服用歴管理指導料】
- 問3 「患者に残薬が一定程度認められると判断される場合には、患者の残薬の状況及びその理由を患者の手帳に簡潔に記載し、処方医に対して情報提供するよう努めること。」とされているが、残薬がどの程度あれば手帳に記載すべきか。
- (答)治療上の重要性や服用頻度が患者や薬剤ごとに異なるため、一概に判断することは困難である。数日分の残薬が判明した場合に必ず手帳に記載することは要しないが、記載の必要性は個別の事例ごとに保険薬剤師により判断されたい。
算定要件・施設基準に記載されている関連通知
(別添2) 調剤診療報酬点数表関係
【薬剤服用歴管理指導料】
- 問4 薬剤服用歴管理指導料の4(オンライン服薬指導)の算定要件・施設基準にある「関連通知」とは具体的に何を指すのか。
- (答)「医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律等の一部を改正する法律の一部の施行について(オンライン服薬指導関係)」(令和2年3月31日付け薬生発0331第36号厚生労働省医薬・生活衛生局長通知)を指す。
お薬手帳に関する改定

薬剤服用歴管理指導料の算定要件の改定として、お薬手帳に関するものが2つあります。
残薬についての記載
残薬の把握についてはこれまでも薬剤服用歴管理指導料の算定要件の一つでしたが、今回の改定により、お薬手帳に残薬についての情報を記載することで処方医に情報提供を行うようになります。
残薬が相当数認められる場合は疑義照会を行って処方日数の確認を行うのは変わりませんが、そこまででは無い時にお薬手帳を活用することになるのだと思います。
患者さんの同意を上で行う必要があるのでその点は注意ですね。
残薬に関する情報については、どの段階で、疑義照会、お薬手帳、服薬情報等提供料のどれを選択すべきなのか整理したいですね。
かかりつけ薬局の記載を促す
今回の改定では、薬局と医療機関の連携をスムーズに行うために患者が日常的に利用する薬局があればその名称をお薬手帳に記載するように促すようになります。
この改定を知った後、患者さんのお薬手帳を見ていて思うのですが、よくある「あなたのかかりつけ薬局」ってキャッチフレーズがひっかかりました。
今後、お薬手帳に「日常的に利用する薬局」=「かかりつけ薬局」を記載するようになるのであれば「あなたのかかりつけ薬局」って書かれていると紛らわしくないですか?
あれ(あなたのかかりつけ薬局)の意味するのは「あなたのかかりつけ薬局(になります!)」ってことだと思うのですが、「あなたのかかりつけ薬局 ○○薬局」って書かれているところに、「日常的に利用する薬局は□□薬局です」って書かれてたら「どっちだ?」ってなりそうですよね。
これに伴い、お薬手帳の定義自体が変更(赤字)されています。
<薬学管理料>
区分10 薬剤服用歴管理指導料
2 薬剤服用歴管理指導料「1」及び「2」
- (3) 患者への薬剤の服用等に関する必要な指導
- エ 残薬の状況について、薬剤服用歴の記録を踏まえつつ、患者又はその家族等に残薬の有無を確認し、残薬が確認された場合はその理由も把握すること。患者に残薬が一定程度認められると判断される場合には、患者の残薬の状況及びその理由を患者の手帳に簡潔に記載し、処方医に対して情報提供するよう努めること。また、残薬が相当程度認められると判断される場合には、処方医に対して連絡し、投与日数等の確認を行うよう努めること。
- オ 当該保険薬局と他の保険薬局又は保険医療機関等の間で円滑に連携が行えるよう、患者が日常的に利用する薬局があれば、その名称及び保険薬局又は保険薬剤師の連絡先等を手帳に記載するよう患者に促すこと。
(略)
- (5) 指導等に係る留意点
- ウ 手帳
- (イ) 「手帳」とは、経時的に薬剤の記録が記入でき、かつ次の1から4までに掲げる事項を記録する欄がある薬剤の記録用の手帳をいう。
- ① 患者の氏名、生年月日、連絡先等患者に関する記録
- ② 患者のアレルギー歴、副作用歴等薬物療法の基礎となる記録
- ③ 患者の主な既往歴等疾患に関する記録
- ④ 患者が日常的に利用する保険薬局の名称、保険薬局又は保険薬剤師の連絡先等
手帳の当該欄については、保険薬局において適切に記載されていることを確認するとともに、記載されていない場合には、患者に聴取の上記入するか、患者本人による記入を指導するなどして、手帳が有効に活用されるよう努める。なお、④の患者が日常的に利用する保険薬局の名称等については、令和3年3月31日までの間は適用しない。
診療報酬の算定方法の一部を改正する件(告示)(令和2年 厚生労働省告示第57号)別表第3(調剤点数表) P14,P16
自分のかかりつけ薬局を意識してもらうためにもこれは大事だね!
令和3年3月31日までにお薬手帳を入れ替えないとね。
関連する疑義解釈等
日常的に利用する保険薬局の記入(別添4)調剤診療報酬点数表関係
【薬剤服用歴管理指導料】
- 問7 患者が日常的に利用する保険薬局の名称等の手帳への記載について、患者又はその家族等が記載する必要があるか。
- (答)原則として、患者本人又はその家族等が記載すること。
患者が日常的に利用する保険薬局の欄への対応
(別添4)調剤診療報酬点数表関係
【薬剤服用歴管理指導料】
- 問8 手帳における患者が日常的に利用する保険薬局の名称等を記載する欄について、当該記載欄をシールの貼付により取り繕うことは認められるか。
- (答)認められる。
そのほか:服薬指導の参考にすべき資料
今回の改定では、服薬指導に活用すべき資料が追加(赤字)されています。基本的な説明に対して「医薬品リスク管理計画(RMP*2、ポリファーマシーに関して「高齢者の医薬品適正使用の指針(総論編)」(厚生労働省)、「高齢者の医薬品適正使用の指針(各論編(療養環境別))」(厚生労働省)、日本老年医学会の関連ガイドライン(高齢者の安全な薬物療法ガイドライン)、日本老年医学会及び日本老年薬学会が作成する「高齢者が気を付けたい多すぎる薬と副作用」が追加されています。<薬学管理料>
区分10 薬剤服用歴管理指導料
2 薬剤服用歴管理指導料「1」及び「2」
- (2) 薬剤の服用に関する基本的な説明
患者ごとに作成した薬剤服用歴の記録に基づいて、処方された薬剤の重複投薬、相互作用、薬物アレルギー等を確認した上で、次に掲げる事項その他の事項を文書又はこれに準ずるもの(以下「薬剤情報提供文書」という。)により情報提供し、薬剤の服用に関し、基本的な説明を患者又はその家族等に行うこと。また、必要に応じて、製造販売業者が作成する医薬品リスク管理計画(RMP:Risk Management Plan)に基づく患者向け資材を活用すること。(略)
診療報酬の算定方法の一部を改正する件(告示)(令和2年 厚生労働省告示第57号)別表第3(調剤点数表) P13〜14,P16
- (5) 指導等に係る留意点
- イ 服薬指導
- (イ) 服薬指導は、処方箋の受付の都度、患者の服薬状況、服薬期間中の体調の変化(特に重大な副作用が発現するおそれがある医薬品については、当該副作用に係る自覚症状の有無及び当該症状の状況)を確認し、新たに収集した患者の情報を踏まえた上で行うものであり、その都度過去の薬剤服用歴の記録を参照した上で、必要に応じて確認・指導内容を見直す。また、確認した内容及び行った指導の要点を、薬剤服用歴の記録に記載する。なお、副作用に係る自覚症状の有無の確認に当たっては、「重篤副作用疾患別対応マニュアル」(厚生労働省)等を参考とする。
- (ロ) 服薬指導に当たっては、抗微生物薬の適正使用の観点から、「抗微生物薬適正使用の手引き」(厚生労働省)を参考とすること。また、服薬指導を円滑に実施するため、抗菌薬の適正使用が重要であることの普及啓発に資する取組を行っていることが望ましい。
- (ハ) ポリファーマシーへの対策の観点から、「高齢者の医薬品適正使用の指針(総論編)」(厚生労働省)、「高齢者の医薬品適正使用の指針(各論編(療養環境別))」(厚生労働省)及び日本老年医学会の関連ガイドライン(高齢者の安全な薬物療法ガイドライン)等を参考とすること。また、必要に応じて、患者に対してポリファーマシーに関する一般的な注意の啓発を行うこと。その際、日本老年医学会及び日本老年薬学会が作成する「高齢者が気を付けたい多すぎる薬と副作用」等を参考にすること。なお、ここでいうポリファーマシーとは、「単に服用する薬剤数が多いことではなく、それに関連して薬物有害事象のリスク増加、服薬過誤、服薬アドヒアランス低下等の問題につながる状態」をいう。
特定薬剤管理指導加算2(薬剤服用歴管理指導料)の新設
特定薬剤管理指導加算2:100点(月に1回)(新設)
がん患者のレジメン等を把握した上で副作用対策の説明や支持療法に係る薬剤の服薬指導を実施するとともに、調剤後に電話等による服薬状況、抗悪性腫瘍剤による副作用の有無を確認、その情報を文章等で医療機関に情報提供する
- 対象患者:
- 連携充実加算を届出ている医療機関で抗悪性腫瘍剤が注射されている悪性腫瘍の患者
- 化学療法のレジメン等の文書による交付を受けている患者
- 算定要件:
- 医療機関のホームページ等でレジメンを閲覧、薬学的管理に必要な情報を把握しておく
- 患者の同意を得た上で実施
- 治療内容等を文書により確認
- 電話等により服用状況、副作用の有無等について患者に確認
- 医療機関に必要な情報を文書により情報提供
- 施設基準:
- 保険薬剤師としての勤務経験5年以上の薬剤師が勤務
- パーテーション等で区切られた独立したカウンターを有するなど患者のプライバシーに配慮
- 麻薬小売業の免許を取得し、必要な指導を行う体制を整備
- 医療機関が実施する抗悪性腫瘍剤の化学療法に係る研修会に少なくとも1名が年1回以上参加(令和2年9月30日までの経過措置あり)
※服薬情報等提供料は同時に算定できない
特定薬剤管理指導加算2。
2とついていますが、これまでの特定薬剤管理指導加算(特定薬剤管理指導加算1)とは全くと言っていいほど異なります。
悪性腫瘍に対して抗悪性腫瘍剤を使用されている患者が対象と聞くと癌に特化した特定薬剤管理指導加算のように思えますが違います。
医療機関で悪性腫瘍に対して抗悪性腫瘍剤が注射されている患者が対象になります。
さらに投薬時の指導のみではなく、調剤後のフォロー、そしてトレーシングレポートの提出までが算定要件に含まれています。
特定薬剤管理指導加算の名称になっていますが、指導だけでなく投薬後の患者の状況把握と医療機関との連携に重点が置かれた加算だと思います。
そこで特定薬剤管理指導加算1と2の違いを表にまとめてみました。
| 項目 | 特定薬剤管理指導加算1 | 特定薬剤管理指導加算2 |
|---|---|---|
| 点数 | 10点/受付 | 100点/月 |
| 施設基準 | なし | あり
|
| 対象疾患 | ハイリスク薬の適応に該当する疾患 | 悪性腫瘍 |
| 指導の対象となる薬剤 | 調剤したハイリスク薬 |
|
| 患者の同意 | 不要 | 必要 |
| 指導前の確認 | 不要 | レジメン等の交付を確認 |
| 投薬後のフォロー | 不要 | 必要 |
| 文書等による情報提供 | 不要 | 必要 |
薬局で調剤していない薬剤についての副作用確認が算定要件に含まれた新しいタイプの薬学管理料です。調剤後のフォローとトレーシングレポートの提出も今回改定の目玉ですよね。
特定薬剤管理指導加算1はハイリスク薬の指導を評価するものですが、特定薬剤管理指導加算2は支持療法に係る薬剤の指導を評価するだけでなく、投薬後のフォロー、医療機関と薬局の連携まで総合的に評価するものなんだと思います。
ちなみに、各地でPBPM*3を利用して実施されている試みが特定薬剤管理指導加算2のモデルになったのだと思います。
例)京都府立医科大学附属病院 抗癌剤投与後の電話フォローは薬局で(日経メディカル)
補足:連携充実加算
特定薬剤管理指導加算2を算定できるのは「連携充実加算」を届出ている医療機関で抗悪性腫瘍剤が注射悪性腫瘍の患者です。しかも指導を行うにあたっては、「医療機関が実施する抗悪性腫瘍剤の化学療法に係る研修会に参加」、「ホームページ等でレジメンを閲覧し薬学的管理に必要な情報を把握しておく」ことが必要ですが、今までそんなことしてる病院ってめったになかったですよね。
「連携充実加算」は今回の改定で新設される外来化学療法加算1のAに対する加算です。(150点/月)
地域の保険医療機関及び保険薬局との連携体制として、以下に掲げる体制が整備されていること。
- ア 当該保険医療機関で実施される化学療法のレジメン(治療内容)を当該保険医療機関のホームページ等で閲覧できるようにしておくこと。
- イ 当該保険医療機関において外来化学療法に関わる職員及び地域の薬局に勤務する薬剤師等を対象とした研修会等を少なくとも年1回実施すること。
- ウ 他の保険医療機関及び保険薬局からの患者のレジメン(治療内容)や患者の状況に関する相談及び情報提供等に応じる体制を整備すること。また、当該体制について、ホームページや研修会等で周知すること。
簡単に算定できるものではないし、その機会があるかないかもわかりませんが、算定の準備をすることで得られる知識は大きいですし、医療機関の薬剤師と薬局の薬剤師の連携が深まっていくことが一番の報酬と言えるかもしれませんね!
関連する疑義解釈等
特定薬剤管理指導加算1と特定薬剤管理指導加算2の併算定(別添4)調剤診療報酬点数表関係
【特定薬剤管理指導加算2】
- 問10 特定薬剤管理指導加算1と特定薬剤管理指導加算2は併算定可能か。
- (答)特定薬剤管理指導加算2の算定に係る悪性腫瘍剤及び制吐剤等の支持療法に係る薬剤以外の薬剤を対象として、特定薬剤管理指導加算1に係る業務を行った場合は併算定ができる。
抗悪性腫瘍剤や支持療法に係る薬剤の調剤の必要性
(別添4)調剤診療報酬点数表関係
【特定薬剤管理指導加算2】
- 問11 患者が服用等する抗悪性腫瘍剤又は制吐剤等の支持療法に係る薬剤の調剤を全く行っていない保険薬局であっても算定できるか。
- (答)算定できない。
算定のタイミング
(別添4)調剤診療報酬点数表関係
【特定薬剤管理指導加算2】
- 問12 電話等により患者の副作用等の有無の確認等を行い、その結果を保険医療機関に文書により提供することが求められているが、算定はどの時点から行うことができるのか。
- (答)保険医療機関に対して情報提供を行い、その後に患者が処方箋を持参した時である。この場合において、当該処方箋は、当該加算に関連する薬剤を処方した保険医療機関である必要はない。なお、この考え方は、調剤後薬剤管理指導加算においても同様である。
電話以外での確認
(別添4)調剤診療報酬点数表関係
【特定薬剤管理指導加算2】
- 問13 電話等による服薬状況等の確認は、メール又はチャット等による確認でもよいか。
- (答)少なくともリアルタイムの音声通話による確認が必要であり、メール又はチャット等による確認は認められない。なお、電話等による患者への確認に加え、メール又はチャット等を補助的に活用することは差し支えない。
吸入薬指導加算(薬剤服用歴管理指導料)の新設

吸入薬指導加算:30点(3ヶ月に1回)(新設)
喘息・慢性閉塞性肺疾患(COPD*4)で吸入薬の投薬が行われている患者に対して、文書による説明に加え、練習用吸入器等用いた実技指導を行った上で、その指導内容について必要な情報を文書等で医療機関に提出する
- 対象患者:喘息もしくはCOPDに対して吸入薬が調剤される患者
- 算定要件:
- 「患者や家族等の求め+必要性の判断+医師の了解」or「医療機関の求め+患者の同意」
- 文書および練習用吸入器等を用いた吸入指導を実施(アレルギー総合ガイドライン2019等を参照)
- 医療機関に必要な情報を文書(またはお薬手帳)により情報提供
※服薬情報等提供料は同時に算定できない
これは名称から指導内容がわかりやすいですね。
薬剤師の吸入指導を評価する点数です。
ただし、喘息か慢性閉塞性肺疾患の適応に対して使用される吸入薬のみが対象となっているため、イナビルやリレンザのようなインフレンザ治療薬については算定不可です。
当然ですが、たま〜に耳鼻咽喉科で声帯の炎症等に適応外処方されるフルタイドもだめしょうね。
この加算についても算定要件に医療機関に対する文書等による情報提供が含まれています。
スムーズに指導を理解してもらえた場合はお薬手帳、少し気になる場合はトレーシングレポート、問題ありなら疑義照会を行って薬剤変更という流れになりそうですね。
トレーシングレポートと合わせてお薬手帳に貼付するためのフォーマットを作成しなきゃ。
中医協で提示された吸入指導に関する資料
中医協で提示された吸入指導に関する資料がとてもわかりやすいので抜粋して掲載します。

(2019.12.8中医協の資料)
シムビコートの吸入指導例が示されていますが、皆さんの指導はどうでしょうか?
吸入薬指導加算に値する吸入指導できていますか?
改定までの時間を自分たちの吸入指導を見直すいいきっかけにしないといけませんね。関連する疑義解釈等
かかりつけ薬剤師以外による吸入指導(別添4)調剤診療報酬点数表関係
【吸入薬指導加算】疑義解釈資料の送付について(その1) 事務連絡 令和2年3月31日
- 問14 かかりつけ薬剤指導料を算定する患者に対して吸入薬指導加算は算定できないが、同一月内にかかりつけ薬剤指導料を算定した患者に対し、当該保険薬局の他の保険薬剤師が吸入指導を実施した場合には吸入薬指導加算を算定できるか。
- (答)算定できない。
調剤後薬剤管理指導加算(薬剤服用歴管理指導料)の新設

調剤後薬剤管理指導加算:30点(月に1回)(新設)
地域支援体制加算を算定している薬局が、医師の求めに応じて、インスリン製剤またはSU剤を使用している患者に対して、調剤後に電話等で副作用の有無の確認や服薬指導を行った上で、必要な情報を文書等で医療機関に提供する
- 対象患者:インスリン製剤等(インスリン製剤もしくはスルホニルウレア剤)が「ア 新規処方」「イ 追加処方」「ウ 用法・用量の変更」された糖尿病患者
- 算定要件:
- 「患者や家族等の求め+必要性の判断+医師の了解」or「医療機関の求め+患者の同意」
- 調剤後も電話等による服用状況、副作用の有無を確認した上で、必要な薬学的管理指導を実施
- 医療機関に必要な情報を文書により情報提供
- 施設基準:地域支援体制加算を算定
※服薬情報等提供料は同時に算定できない
ただし、吸入薬指導加算と異なり、調剤後薬剤管理指導加算を算定できるのは地域支援体制加算を算定している薬局のみです。
なぜ、この縛りができてしまったのかは謎ですが、地域支援体制加算を算定する薬局でないと調剤後薬剤管理指導加算は算定できません。
調剤後薬剤管理指導加算はその名前の通り、投薬後のフォローを行うことで算定できる薬学管理料です。
(特定薬剤管理指導加算2も投薬後のフォローを行いますが、あちらの場合、その対象の中心となる薬剤は抗癌剤の注射で医療機関で投与されたもの)
かなり話題になったのでほとんどの方はご存知かと思いますが、令和元年12月4日に改正薬剤師法が公布され、投薬後のフォローが義務化されることになりました。
投薬後のフォローに関してはこれまでにない業務になるため患者さんの理解を得ることが難しいように思えるかもしれませんが、そこは薬剤師の腕の見せ所、患者さんとの信頼関係を発揮する場面でもあります。「(三)薬局開設者は、薬剤等の適正な使用のため必要がある場合には、その薬局の薬剤師に、薬剤等の購入者等の当該薬剤等の使用状況を継続的に把握させるとともに、当該購入者等に対して必要な情報を提供させ、又は必要な薬学的知見に基づく指導を行わせなければならないものとした。(第九条の四第五項及び第三六条の四第五項関係)」
医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律等の一部を改正する法律(法律第六三号)
「五 薬剤師法の一部改正 薬剤師は、薬剤の適正使用のため必要と認めるときは、薬剤の購入者等の当該薬剤の使用状況を継続的に把握するとともに、当該購入者等に対して必要な情報を提供し、又は必要な薬学的知見に基づく指導を行わなければならないものとした。(第二五条の二第二項関係)」
投薬後のフォローを行うことで様々な副作用を早期発見できたり、服用に関するトラブルを発見、防止できることはみなさん想像できると思います。
投薬後に様子が気になって患者さんに電話して状況確認を行った経験は皆さんあるんじゃないでしょうか?
投薬後のフォローアップは新たな薬剤師の価値を作っていくものだと思います。頑張りましょう!
ちなみに、この加算についても算定要件に医療機関に対する文書等による情報提供が含まれています。中医協で提示された低血糖に関する資料
投薬後のフォローに関する加算として最初に調剤報酬に加わったのはインスリン製剤とSU剤ということになりますが、その理由は重症低血糖を未然に防ぐためです。SU剤にしてもインスリン製剤にしても、服薬・食事のタイミングや生活習慣などで低血糖のリスクが変化します。
そのため、薬局の服薬指導ではなく、実際に使用してもらう場面、使用した後の状況を電話等で確認できることで得られる情報はかなり多くなります。
これについても厚生労働省の資料を抜粋して掲載します。

(2019.12.8中医協の資料)
認知症の方に対するフォローも評価して欲しいな!
将来的にはかかりつけ薬剤師の評価と合わせて調剤報酬で評価されることになりそうだよね。
かかりつけ薬剤師指導料・かかりつけ薬剤師包括管理料の改定

かかりつけ薬剤師指導料:76点↑
1人のかかりつけ薬剤師が医師と連携して患者の服薬状況を一元的・継続的に把握した上で服薬指導等を行う
- 算定要件:
- 複数回来局している患者に対して同意書を用いてその意義や費用を含めた説明を行い署名の記載を求めた上で同意を取得
- 同意取得の次回以降算定可能
- お薬手帳にかかりつけ薬剤師の氏名、勤務先の保険薬局の名称・連絡先を記入
- 1人の患者に対して1ヶ所の薬局の1人の薬剤師のみが算定可能
- 薬剤服用歴管理指導料に係る業務を実施(お薬手帳に関する改定内容が反映)
- 患者から24時間相談に応じる体制(当該薬局のかかりつけ薬剤師以外の別の保険薬剤師が相談等に対応する場合があるときは、その旨を患者にあらかじめ説明、連絡先を伝えて対応しても良い)
- 患者の服薬状況の把握・指導を行った上でその内容を医師に情報提供、必要に応じて処方提案
- ブラウンバッグ運動の意義を説明し、服用薬等の薬学管理を実施(必要に応じて患家を訪問)
- 施設基準
- 3年以上の薬局勤務経験
- 週32時間以上勤務
- 1年以上その薬局に在籍
- 薬剤師認定制度認証機構の研修認定を取得
- 地域活動の取り組みに参画
- 患者との会話のやりとりが他の患者に聞こえないようパーテーション等で区切られた独立したカウンターを有するなど、患者のプライバシーに配慮(令和2年9月30日までの経過措置)
かかりつけ薬剤師包括管理料:291点↑
算定要件や施設基準はかかりつけ薬剤師指導料と同様だが、対象患者は医療機関で以下のいずれかが算定されている患者のみ
- 地域包括診療加算
- 地域包括診療料
- 認知症地域包括診療加算
- 認知症地域包括診療料
包括点数のため、時間外等加算、夜間・休日等加算、在宅患者訪問薬剤管理指導料、在宅患者緊急訪問薬剤管理指導料、在宅患者緊急時等共同指導料、退院時共同指導料、経管投薬支援料、薬剤料、特定保険医療材料料以外は同時算定不可
これまでの点数の経緯をみてみると改定の度に点数がアップされており、その活動が評価、期待されていることがわかります。
| 改定 | H28改定 | H30改定 | R2改定 | R2とH30の差 |
|---|---|---|---|---|
| かかりつけ薬剤師指導料 | 70点 | 73点 | 76点 | +3点 |
| かかりつけ薬剤師包括管理料 | 270点 | 281点 | 290点 | +9点 |
今回の改定では点数アップに加えて薬歴など他の改定に合わせた変更、施設基準に地域支援体制と同様の「パーテーション等で区切られた独立したカウンターを有するなど、患者のプライバシーに配慮」が加わっています。
施設基準の変更については令和2年9月30日までの経過措置が設けられており、経過措置満了時に届出の再提出も必要ありません。
第99 かかりつけ薬剤師指導料及びかかりつけ薬剤師包括管理料
- 1 かかりつけ薬剤師指導料及びかかりつけ薬剤師包括管理料に関する施設基準
以下の要件を全て満たす保険薬剤師が配置されていること。
- (4) 薬学管理等の内容が他の患者に漏れ聞こえる場合があることを踏まえ、患者との会話のやりとりが他の患者に聞こえないようパーテーション等で区切られた独立したカウンターを有するなど、患者のプライバシーに配慮していること。
- 2 届出に関する事項
- (1) かかりつけ薬剤師指導料及びかかりつけ薬剤師包括管理料の施設基準に係る届出は、別添2の様式90を用いること。
- (2) 令和2年3月31日において、届出を行っている保険薬局については、1(4)にかかわらず、令和2年9月30日までの間は、なお従前の例により算定することができる。
第3関係法令等 (4) 2 特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて(通知)(令和2年3月5日 保医発0305第3号)P263
関連する疑義解釈等
経過措置について令和2年度診療報酬改定説明(YouTube)16 令和2年度診療報酬改定の概要(Q&A・調剤)
令和2年度診療報酬改定説明(youtube)
- Q:かかりつけ薬剤師指導料について、「患者との会話のやりとりが他の患者に聞こえないようパーテーション等で区切られた独立したカウンターを有するなど、患者のプライバシーに配慮していること。」とあるが、経過措置はあるのか。また、届出直し等は必要か。
- A:令和3年9月末まで経過措置を設けている。また、届出直しは不要。
服用薬剤調整支援料2

服用薬剤調整支援料1:125点(月1回)(服用薬剤調整支援料2の新設に伴い服用薬剤調整支援料1に名称変更)
6種類以上の内服薬が処方されている患者について、処方医に対して薬剤師が文書を用いて提案を行い、減薬が行われた場合
- 対象患者:6種類以上の内服薬が処方されている患者
- 算定要件:
- 患者の意向を踏まえた上で実施
- 処方医に対して文書を用いてへ減薬の提案を行う
- 内服薬が2種類以上減少した情報が4週間以上継続
服用薬剤調整支援料2:100点(3ヶ月に1回)(新設)
複数の医療機関を受診する患者の服薬情報を薬局が一元的に把握し、重複投薬の確認を行った上で、処方医に重複投薬解消の提案を行う
- 対象患者:複数の医療機関より6種類以上の内服薬が処方されている患者
- 算定要件:
- 患者もしくはその家族の求めに応じて
- 服用薬剤の一元的把握を実施し重複投薬を確認
- 処方医に対して重複投薬の状況を記載した報告書を用いて重複投薬を解消するための提案を行う
- 報告書の内容:以下の内容を含む別紙様式3に準ずるもの
- 受診中の医療機関、診療科等に関する情報
- 服用中の薬剤の一覧
- 重複投薬等に関する状況
- 副作用のおそれがある患者の症状及び関連する薬剤
- その他(残薬、その他患者への聞き取り状況等)
報告書の内容は決まっており、別紙様式3に準ずるものとされています。

服用薬剤調整支援料1と2の違い
服用薬剤調整支援料1と同じく服用薬剤調整支援料2もポリファーマシーに関する点数です。服用薬剤調整支援料1は単純な減薬、服用薬剤調整支援料2は重複投薬の解消が目的です。
現時点でわかる範囲で服用薬剤調整支援料2と服用薬剤調整支援料1の違いを表にしてみます。
(あくまでも2020.2.7の答申までの情報でわかる範囲での比較です)
| 服用薬剤調整支援料1 | 服用薬剤調整支援料2 | |
|---|---|---|
| 点数 | 125点 | 100点 |
| 算定回数 | 月1回 | 3ヶ月に1回 |
| 患者の同意 | 患者の意向を踏まえ | 患者若しくはその家族等の求めに応じて |
| 対象となる処方の範囲 | 基本的には1つの医療機関 レセプト記載で複数医療機関も可能? |
複数の医療機関 |
| 提案内容 | 減薬 | 重複投薬等の解消等 |
| 提案方法 | 文書 | 文書 |
| 算定条件 | 内服薬が2種類以上減少した状態が 4週間以上継続 |
提案 |
服用薬剤調整支援料2と重複投薬・相互作用等防止加算
さらに、重複投与に関わる点数というと思い出されるのが「重複投薬・相互作用等防止加算」です。続けて、「重複投薬・相互作用等防止加算」と「服用薬剤調整支援料2」の違いを表してみます。
(あくまでも2020.2.7の答申までの情報でわかる範囲での比較です)
| 重複投薬・相互作用等防止加算 (残薬調整に係るもの以外の場合) |
服用薬剤調整支援料2 | |
|---|---|---|
| 点数 | 40点 | 100点 |
| 実施のタイミング | 調剤時 | 次回調剤までの期間 |
| 実施の判断 | 薬剤師によるところが大きい | あくまでも患者さんの希望 |
| 方法 | 疑義照会(電話等) | 文書 |
| 算定条件 | 処方変更 | 提案 |
提案だけで100点もらえるって・・・すごくない?
薬剤師が薬の重複を確認して、重複が見つかった場合はそれを解消できるように医師に手紙を書きます!って患者さんにもわかりやすいサービスだよね!
関連する疑義解釈等
服用薬剤調整支援料2の算定と同じ理由で1は算定できない
(別添4)調剤診療報酬点数表関係
【服用薬剤調整支援料2】
- 問15 重複投薬等の解消に係る提案を行い、服用薬剤調整支援料2を算定した後に、当該提案により2種類の薬剤が減少して服用薬剤調整支援料1の要件を満たした場合には、服用薬剤調整支援料1も算定できるか。
- (答)算定できない。
提案を行なった診療科ごとには算定できない
(別添4)調剤診療報酬点数表関係
【服用薬剤調整支援料2】
- 問16 同一患者について、同一月内に複数の医療機関に対して重複投薬等の解消に係る提案を行った場合、提案を行った医療機関ごとに服用薬剤調整支援料2を算定できるか。
- (答)同一月内に複数の医療機関に対して提案を行った場合でも、同一患者について算定できるのは1回までである。
提案先が異なっても算定できるのは3ヶ月に1回のみ
(別添4)調剤診療報酬点数表関係
【服用薬剤調整支援料2】
- 問17 医療機関Aに重複投薬等の解消に係る提案を行って服用薬剤調整支援料2を算定し、その翌月に医療機関Bに他の重複投薬等の解消に係る提案を行った場合、服用薬剤調整支援料2を算定できるか。
- (答)服用薬剤調整支援料2の算定は患者ごとに3月に1回までであり、算定できない。
同一内容での算定は不可
(別添4)調剤診療報酬点数表関係
【服用薬剤調整支援料2】
- 問18 保険薬局が重複投薬等の解消に係る提案を行ったものの状況に変更がなく、3月後に同一内容で再度提案を行った場合に服用薬剤調整支援料2を算定できるか。
- (答)同一内容の場合は算定できない。
患者算から見てもわかりやすい算定要件なので、改定までに資料を作って患者算に積極的にアピールしていきたいですね。
経管投薬支援料
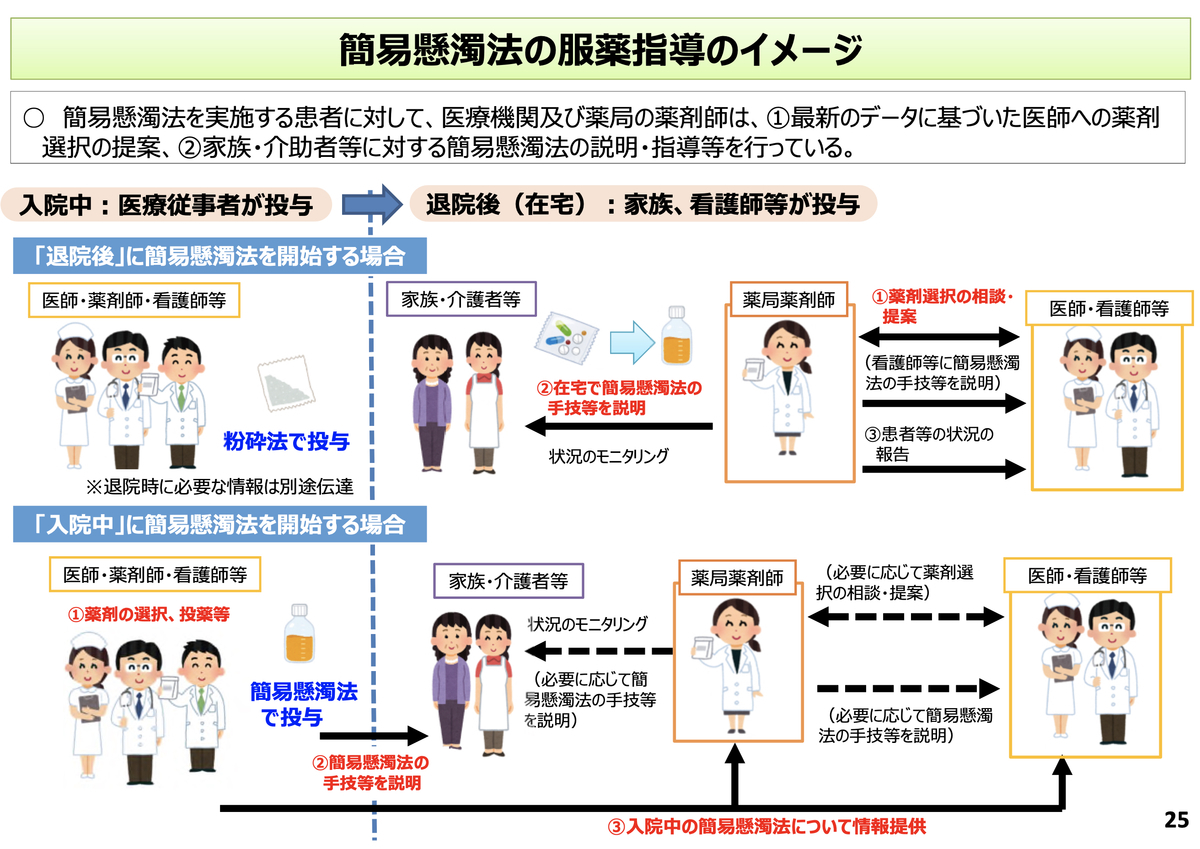
経管投薬支援料:100点(初回のみ)(新設)
経管投薬が行われている患者が簡易懸濁法を開始する際に、医師の求め等に応じて薬局が必要な支援を行う
- 対象患者:胃瘻による経管投与or腸瘻による経管投与or経鼻経管投与を行っている患者
- 算定要件:
- 患者or家族等or医療機関の求めに応じて患者の同意を得た上で実施
- 簡易懸濁法による薬剤の服用に関して必要な支援を実施
経管投与を行っている患者に対し、初回のみ算定できます。
中医協で提示された簡易懸濁法に関する資料
簡易懸濁法については、中医協で提示された資料がとてもわかりやすいので抜粋して掲載します。
(2019.12.8中医協の資料)
関連する疑義解釈等
経管投薬支援料と薬剤服用歴管理指導料は同時算定可能令和2年度診療報酬改定説明(YouTube)16 令和2年度診療報酬改定の概要(Q&A・調剤)
令和2年度診療報酬改定説明(youtube)
- Q:経管投薬支援料と薬剤服用歴管理指導料は同時に算定は可能か。
- A:算定可能。
調剤を行なっていない薬局は算定不可
(別添4)調剤診療報酬点数表関係
【経管投薬支援料】
- 問20 当該患者に調剤を行っていない保険薬局は、経管投薬支援料を算定できるか。
- (答)算定できない。
在宅に関する管理料の算定は必要なし
(別添4)調剤診療報酬点数表関係
【経管投薬支援料】
- 問21 在宅患者訪問薬剤管理指導料、居宅療養管理指導費又は介護予防居宅療養管理指導費を算定していない患者であっても、必要な要件を満たせば経管投薬支援料を算定できるか。
- (答)算定できる。
在宅患者訪問薬剤管理指導料に関する改定
在宅患者訪問薬剤管理指導料
- 単一建物診療患者が1人の場合:650点
- 単一建物診療患者が2人以上9人以下の場合:320点
- 1及び2以外の場合:290点
- 注2 在宅患者オンライン服薬指導料:57点(追加)
- 注3 麻薬管理指導加算:100点
- 注4乳幼児加算:100点
在宅患者緊急訪問薬剤管理指導料
- 計画的な訪問薬剤管理指導に係る疾患の急変に伴うものの場合:500点
- 1以外の場合:200点(追加)
オンライン指導に関するものと緊急時に関するものです。
在宅患者オンライン服薬指導料の新設

在宅患者オンライン服薬指導料:57点(新設)
在宅患者に対するオンライン服薬指導
- 対象患者
- 医療機関から在宅時医学総合管理料を算定された上で処方箋が交付された患者
- 在宅患者訪問薬剤管理指導料を月1回のみ算定している
- 算定要件:
- 対面指導とオンライン指導を組み合わせた服薬指導計画を作成
- 基本的に一人の保険薬剤師が指導を行うが止むを得ない場合はその限りではない
- オンライン指導を行うことができるのは対面指導を行ったことのある薬剤師のみ
- オンライン指導で薬剤服用歴管理指導料の算定要件を満たす必要がある
- 保険薬剤師1人につき週10回に限って算定可能
- 在宅患者訪問薬剤管理指導料と在宅患者オンライン服薬指導料を合わせて保険薬剤師1人につき週40回に限り算定可能
在宅を行っている患者に対するオンライン服薬指導です。
在宅の点数というよりは、在宅患者に対して実施できる薬剤服用歴管理指導料4と考えた方がイメージしやすそうです。
在宅時医学総合管理料を算定された上で処方箋を交付されているという条件がついているのがちょっと気になったのですが、医科の「オンライン在宅管理料」は「在宅時医学総合管理料」で規定されている点数なんですね。
この点数についても、自分がオンライン服薬指導を行ったことがないので細かいところまではイメージできません。
勉強します!
在宅患者緊急訪問薬剤指導料2の新設

在宅患者緊急訪問薬剤指導料1:500点
在宅患者緊急訪問薬剤指導料2:200点(新設)
- 計画的な訪問薬剤管理指導とは別に、医師の指示により緊急に訪問薬剤管理指導を行った場合に算定
- 1(従来のもの)は計画的な訪問薬剤管理指導に係る疾患の急変時にのみ算定可能
- 2は計画的な訪問薬剤管理指導に係る疾患(1)以外の疾患について訪問薬剤管理指導を行った場合に算定可能
- 1と2を合わせて月4回に限って算定可能
(それ以外は患者宅を訪問しても例外的に薬剤服用歴管理指導料が算定できるだけでした)
今回、在宅患者緊急訪問薬剤指導料2が追加されたことで、計画的な訪問薬剤管理指導に係る疾患以外の疾患についても在宅患者緊急訪問薬剤指導料の算定を行うことが可能となりました。
在宅を多く行っている薬局にとって、患家の緊急訪問は珍しくありませんが、終末期や特定の疾患以外では在宅患者緊急訪問薬剤指導料(1)の対象となることは少なかったと思います。
今回の改定で、緊急訪問を行っているにもかかわらずなかなか在宅患者緊急訪問薬剤指導料を算定できなかった薬局でも在宅患者緊急訪問薬剤指導料の算定が可能になります。
風邪等で薬を緊急的に配達する場合でも算定可能になるよ。
関連する疑義解釈等
算定できるのは在宅に関する管理料を算定している薬局のみ(別添4)調剤診療報酬点数表関係
【在宅患者緊急訪問薬剤管理指導料】
- 問19 当該患者に在宅患者訪問薬剤管理指導料、居宅療養管理指導費又は介護予防居宅療養管理指導費を算定していない保険薬局は、在宅患者緊急訪問薬剤管理指導料2を算定できるか。
- (答)算定できない。なお、在宅基幹薬局に代わって在宅協力薬局が実施した場合には、在宅基幹薬が在宅患者緊急訪問薬剤管理指導料2を算定できる。
まとめ
2020年度調剤報酬改定、みなさんの感想はどうですか?個人的には思った以上にプラス改定かなと。
調剤料のマイナスは痛いですが、覚悟していたものなので仕方ありません・・・。
新設される薬学管理料をしっかりとっていくことで、薬局として、薬剤師として、そして経営的にもプラス改定といえるものになるのではないでしょうか?
2020年度 改定をいろんな形でまとめてみる
今回の改定をいろんな視点でまととめてみます。プラス改定部分
まずはプラス要因。- 地域支援体制加算:35点→38点
- 後発医薬品調剤体制加算3:26点→28点
- 調剤料(1〜5日分):5点/日→28点
- 調剤料(8〜11日分):35点/7日+4点/日(8日目以降)→55点
- 薬剤服用歴管理指導料1:41点→43点
- 薬剤服用歴管理指導料2:43点→57点
- 薬剤服用歴管理指導料3:41点→43点
- かかりつけ薬剤師指導料:73点→76点
- かかりつけ薬剤師包括管理料:281点→291点
- 薬剤服用歴管理指導料4(オンライン服薬指導):43点(月1回)
- 特定薬剤管理指導加算2(抗癌剤 薬薬連携指導加算):100点(月1回)
- 吸入指導加算:30点(3ヶ月に1回)
- 調剤後薬剤管理指導加算(糖尿病薬指導加算):30点(月1回)
- 服用薬剤調整支援料2(重複薬調整提案):100点(3ヶ月に1回)
- 経管投薬支援料:100点(初回のみ)
- 在宅患者オンライン服薬指導料:57点(月1回)
- 在宅患者緊急訪問薬剤管理指導料2(原疾患以外):200点
マイナス改定部分
つづいてマイナス要因。- 特別調剤基本料(注2):11点→9点
- 複数同時受付時の調剤基本料(2回目以降):調剤基本料を80%に減算
- 後発医薬品調剤体制加算1:18点→15点
- 調剤料(6〜7日分):5点/日→28点
- 調剤料(13〜14日分):35点/7日+4点/日(8日目以降)→55点
- 調剤料(15〜21日分):67点→64点
- 調剤料(22〜30日分):78点→77点
- 調剤基本料2の範囲拡大:受付1,800回超かつ集中率95%超
- 調剤基本料3 イの範囲拡大:グループ受付4万回超→3万5千超
- 特別調剤基本料の範囲拡大
- 未妥結減算(未妥結・かかりつけ機能を有していない場合の調剤基本料減算):特別調剤基本料の場合の範囲拡大
- 地域支援体制加算:調剤基本料1の場合の実績要件追加
- 後発医薬品の使用率による減算の範囲拡大:20%→40%
医師に対して文書による情報提供を必要とする点数
今回の改定ではトレーシングレポートの提出を求める点数が増えました。- 服薬情報等提供料1
- 服薬情報等提供料2
- 特定薬剤管理指導加算2(新規)
- 吸入指導加算(新規)
- 調剤後薬剤管理指導加算(新規)
- 服用薬剤調整支援料1
- 服用薬剤調整支援料2(新規)
- 在宅患者訪問薬剤管理指導料
- 在宅患者緊急訪問薬剤管理指導料1
- 在宅患者緊急訪問薬剤管理指導料2(新規)
文書による情報提供を行なっていくことで、薬剤師の存在や役割を目に見える形で示していくことが可能になるはずです。
疑義照会と同じくらい書類作成を行うようになれ!ですね。
文書による情報提供の話をすると「ペーパーレス化の世のなのに。。。」なんて抵抗感を示す方がいますが、薬剤師による文書の必要が認められた上で数が増えれば、自ずとペーパーレス化に向かっていくはずです。
2020年度 調剤報酬点数表(仮)
現在明らかになっている改定内容を元に調剤報酬点数表を作成してみました。
参考までに・・・。
参考資料など
参考にした資料へのリンクを掲載しておきます。- 令和2年度診療報酬改定について
- 1,個別改定項目について
- 2,令和2年度診療報酬改定説明資料等について
- 【省令、告示】 (2) 1 診療報酬の算定方法の一部を改正する件(告示)(令和2年 厚生労働省告示第57号)別表第3(調剤点数表)
- 【省令、告示】 (2) 3 診療報酬の算定方法の一部改正に伴う実施上の留意事項について(通知)(令和2年3月5日 保医発0305第1号)別添3(調剤点数表)
- 【省令、告示】 (2) 3 診療報酬の算定方法の一部改正に伴う実施上の留意事項について(通知)(令和2年3月5日 保医発0305第1号)様式(調剤)
- 【省令、告示】 (3) 2 基本診療料の施設基準等及びその届出に関する手続きの取扱いについて(通知)
- 【省令、告示】 (4) 1 特掲診療料の施設基準等の一部を改正する件(告示)(令和2年 厚生労働省告示第59号)
- 【省令、告示】 (4) 2 特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて(通知)(令和2年3月5日 保医発0305第3号)
- 【事務連絡】(3) 1 疑義解釈資料の送付について(その1)(令和2年3月31日)
- 【事務連絡】(3) 5 疑義解釈資料の送付について(その5) 事務連絡 令和2年4月16日
- 【事務連絡】(3) 23 疑義解釈資料の送付について(その23) 事務連絡 令和2年7月20日
- 【事務連絡】(3) 29 疑義解釈資料の送付について(その29) 事務連絡 令和2年8月25日
- 中央社会保険医療協議会 総会(第451回)議事次第
- 中央社会保険医療協議会 総会(第448回)議事次第
- 中央社会保険医療協議会 総会(第442回)議事次第
- 中央社会保険医療協議会 総会(第438回)議事次第
- 抗癌剤投与後の電話フォローは薬局で(日経メディカル)
- 平成30年度診療報酬改定について